В настоящее время демографическая ситуация в России представляет собой безрадостную картину. Смертность в стране в 1,7 раза превышает рождаемость, а во многих регионах — в 2-4 раза. Падение рождаемости и увеличение смертности продолжается, так как в большой степени это обусловлено социальными причинами: нестабильной экономической ситуацией в стране, напряженной психологической обстановкой, ухудшением экологической ситуации, широким распространением вредных привычек, недостаточным финансированием здравоохранения.
Не меньшую, если не большую, значимость с медицинской и социальной точек зрения имеет показатель перинатальной заболеваемости, который до настоящего времени также остается недопустимо высоким. За последние 15 лет в 4-5 раз возросла общая заболеваемость новорожденных; нарушения физического и нервно-психического развития отмечаются более чем у 1/4 детей первого года жизни, не менее 5% новорожденных имеют те или иные врожденные или наследственные заболевания. Частота таких грозных, инвалидизирующих состояний, как церебральный паралич, умственная отсталость и других неврологических расстройств остается высокой -1,5-2,5 на 1000 родившихся живыми. Нарушения физического и нервно-психического развития выявляются у 26,4% детей первого года жизни. Среди них у 20,4% детей отмечаются легкие функциональные нарушения ЦНС (повышенная нервно-рефлекторная возбудимость, преходящий мышечный гипертонус, задержка темпов моторного развития, нарушения сна), а у 5,9% выявляются выраженные нарушения функции нервной системы в виде гемипареза, гипертензионно-гидроцефального синдрома, задержки двигательного и предречевого развития. Однако статистические данные не отражают всей трагедии, которая постигает семью больного ребенка.
В 21 век акушеры нашей страны вошли без общепризнанной, научно доказанной теории родового процесса. В 20 веке до 50-х годов за границей и до начала 60-х годов в нашей стране акушеры использовали практический опыт, накопленный веками при приёме родов. Например: акушеры считали неразумным разрыв околоплодной оболочки (амниоцентез) до того, как головка плода войдёт в полость малого таза (в нижний сегмент матки), и во время родов старались сохранить плодный пузырь как можно дольше с тем, чтобы уменьшить риск внутриматочной инфекции.
В наше время эти и другие положения были полностью изменены. Появился так называемый принцип «активного ведения родов» или «программированные и индуцированные (искусственно вызванные) роды», когда врач-акушер каждой роженице составляет программу ведения родов, включающую «точную» диагностику сроков и признаков начала родов, раннюю амниотомию (вскрытие плодного пузыря), назначение простагландинов (и, или ламинарий) для «созревания» шейки матки и индукции родов, антипрогестагенов и, при необходимости, окситоцина, и «постоянное» медицинское наблюдение за состоянием роженицы и плода.
У наших акушеров появились мощные по действию на матку и её шейку препараты: с середины 60-х годов 20 века синтетический окситоцин, с 70-х г.г. синтетические простагландины, с 80-х антипрогестагены, ламинарии и др. Причём сразу отметим, что естественные простагландины групп Е и F, естественный окситоцин – метаболит (продукт превращений в организме) гормона гипофиза вазопрессина, взаимодействуют и регулируются множеством других биологически активных веществ и гормонов в организме беременной и плода. То есть синтетические простагландины, антигестагены и окситоцин не могут вызывать роды и схватки, соответствующие физиологическим (нормальным) родам и схваткам, так как эти синтетические препараты не являются копиями натуральных простагландинов и окситоцина. Эти препараты вызывают искусственный, патологический родовой процесс, при котором меняются нормальные (физиологические) показатели (параметры) кровообращения (гемодинамики) матки в родах со всеми вытекающими от этого последствиями в первую очередь для плода (гипоксия, нарушение кровообращения, повреждение ЦНС). При применении этих препаратов часто происходит преждевременное излитие околоплодных вод без готовой к родам шейки матки, развивается первичная и вторичная слабость родовой деятельности.
Но в большинстве случаев индуцирование родов с искусственной (простагландинами, антипрогестагенами, ламинариями и др.) подготовкой шейки матки приводит к стремительным и быстрым родам с силовым преодолением родовых путей, со «штурмовыми» характеристиками прохождения предлежащей части плода по родовому каналу, глубокими разрывами шейки матки. Плод при этом нередко травмируется.
Голова плода при искусственно вызванных или ускоренных схватках не успевает подготовиться для прохождения костей малого таза. Кости черепа и швы между ними у плода хрящевые и могут менять свою конфигурацию при прохождении родового канала. При стимуляции родов голова плода сдавливается так быстро, что резко повышается внутричерепное давление, нарушается венозный отток и артериальный приток крови в головном мозге, возникают участки отёка головного мозга, ишемии и кровоизлияния.
Опыт показывает, что у 90% из опрошенных матерей с детьми ДЦП искусственно вызывали и ускоряли роды или делала экстренное кесарево, когда на фоне стимуляции развивалась угроза жизни для плода. Так почему акушеры противопоставили искусственную индукцию и стимуляцию родов естественному процессу родов? Прежде всего, акушеры уверены в постоянно ухудшающемся здоровье женщин, и что без акушерской помощи и лечения ни выносить ребёнка во время гестации (беременности), ни родить большинство женщин не могут.
Такая ситуация ведёт к необоснованной акушерской агрессии: дородовая госпитализация с медикаментозной подготовкой к родам, расширением показаний к индукции родов и кесареву сечению.
Такое искусственно вызванное патологическое течение родового процесса опасно прежде всего нарушениями кровообращения и родовой травмой плода, что ведёт к повреждению ЦНС плода. В лёгких случаях до года жизни у ребёнка невролог выявит синдром нервно-рефлекторной возбудимости, нарушения сна, мышечную дистонию, вегетативную дисфункцию (беспричинное срыгивание и др.), нормотензивную гидроцефалию, косолапость и др., после года — задержку речевого развития, гиперактивность и дефицит внимания, хождение на носочках и др. В тяжёлых случаях — эпилептический синдром, гиперкинезы, ДЦП, синдром аутизма, задержку психического развития и др. Индукция и стимуляция родов – основная причина повреждений ЦНС рождающегося ребенка.
Родовая травма представляет собой повреждения, которые развиваются у ребенка во время родов. Эти повреждения смогут причинить вред тканям и внутренним органам детей. К ним относятся — мягкие ткани, костная и нервная система, внутренние органы.
Менее опасной родовой травмой ребенка является травма мягких тканей, а именно — подкожной клетчатки, кожи, мышц скелета. Использование акушерских щипцов и других инструментов, чаще всего является причиной таких травм. Для того, чтобы обрабатывать травмы кожи хватит местных антисептических средств. Нескольких дней достаточно, обычно, для заживания этих повреждений.
Намного более серьезным нарушением является повреждение мышц ребенка – также в основном за счет использования акушерских щипцов. Распространенной травмой такого рода является повреждение грудино-ключично-сосцевидной мышцы. У ребенка развивается кривошея из-за ее травмы, которую нужно как можно раньше диагностировать. Повреждения костной системы включают трещины и переломы костей ребенка. Наиболее частым является перелом ключицы, это связано с тем, что у ребенка плечевой пояс шире, чем родовые пути матери. Переломы плечевой и бедренной костей случаются реже, нередко они случаются из-за неправильного ведения родов.
В процессе родов травмы внутренних органов ребенка происходят весьма редко, но признаны серьезными нарушениями. Травмирование внутренних органов приводит к тому, что они не могут выполнять собственные функции, при особых формах возможен даже летальный исход. Подобные травмы встречаются механические и бывают вызваны нарушениями нервной системы.
Наиболее часто, из всех внутренних органов травмируются почки, надпочечники и печень. Весьма тяжелыми родовыми повреждениями признаны травмы центральной и периферической нервной системы у ребенка. Такого рода травмирование может в последующем привести к развитию у ребенка неврологических нарушений. Гипоксия и ишемия — более распространены.
На последней стадии родов, плод начинает испытывать гипоксию (недостаток кислорода), в связи с этим при затяжных родах увеличивается риск поражения головного мозга. Ишемия является нарушением в кровообращении сосудов головного мозга. Использование кесарева сечения может привести к ее развитию. Ребенок учится дышать самостоятельно, при естественных родах, а перепад давления достаточно мягок. При использовании кесарева сечения такого мягкого перепада нет, потому может развиться ишемия.
Синдром повышения внутричерепного давления, эпилептические судороги, энцефалопатия, церебральный паралич, синдром мышечной дистонии — последствия родовой травмы.
Можно избежать таких последствий родовой травмы при проведении нужного лечения, важной, а в ряде случаев, критически необходимой частью которого является метод остеопатической коррекции патобиомеханических нарушений функционального состояния беременной и рожающей женщины.
Получите бесплатную консультацию у сотрудника OSTMED.
Он поможет принять верное решение и сориентироваться, как лучше поступить именно в Вашем случае, уточнит стоимость приёма, расскажет о действующих акциях OSTMED, запишет Вас на приём.
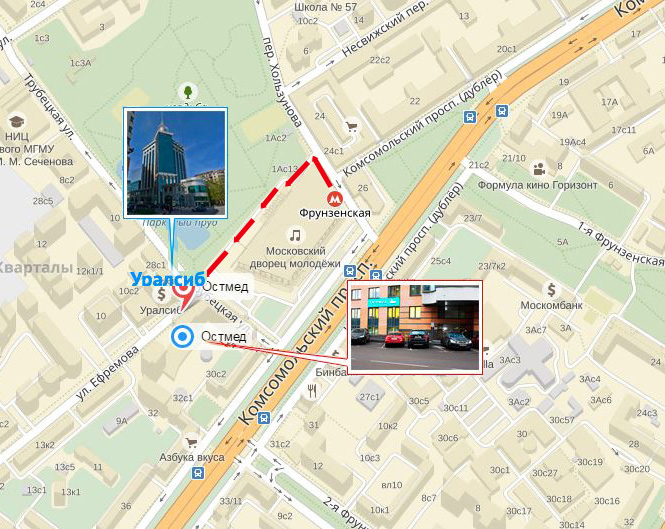
+7 (495) 255-73-32 с 9:00 до 21:00 (без выходных)Метро "Фрунзенская". OSTMED находится в 3-х минутах ходьбы от метро Фрунзенская.
При выходе из метро нужно повернуть налево и пройти вдоль всего здания МДМ (Московского дворца молодёжи).
Вы выйдете к улице Ефремова. OSTMED расположен в новом жилом красном кирпичном доме на углу улиц Трубецкой и Ефремова.
Вход в OSTMED со стороны улицы Ефремова, 2-й подъезд (стеклянный) по направлению вашего движения.
Поднимаетесь на 3 этаж. До встречи!
Наш адрес:
Комсомольский пр., д. 32, кор. 2, 3 этаж
Вход со стороны ул. Ефремова
+7 (495) 255-73-32
+7 (985) 776-82-35